- Current
Điều Trị Phình Động Mạch Chủ Bằng Can Thiệp Nội Mạch Đặt Ống Ghép
04/04/2020 10:15:00
ĐẶT VẤN ĐỀ
Thuật ngữ phình động mạch mô tả sự giãn to bất thường của động mạch. Phình động mạch có thể xảy ra trên toàn cơ thể nhưng gặp phổ biến nhất là phình động mạch chủ (ĐMC) bụng. Ở Anh, phình động mạch chủ đã gây ra khoảng 13.000 người chết trong năm 1997. Nói chung, tỷ lệ mắc chứng phình động mạch tăng cùng với tuổi tác, nhưng bệnh phình động mạch cũng có thể xảy ra ở bất kỳ độ tuổi nào do kết quả của thoái hóa, bao gồm cả trong điều kiện tự nhiên, nhiễm trùng, di truyền và chấn thương. Bệnh gây ra hậu quả nghiêm trọng với khoảng 50% các trường hợp tử vong do vỡ khối phình nếu không được điều trị.
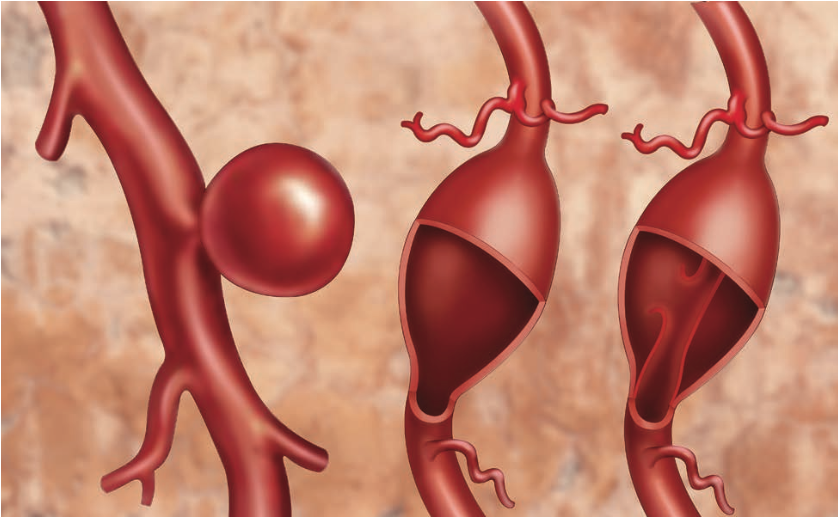
Tỷ lệ vỡ khối phình động mạch chủ bụng hàng năm tăng theo kích thước khối phình: < 1% (3-4 cm), 3-5% (4-5 cm), 5-7% (5-6 cm), 7- 19% (6-7 cm) và >20% nếu kích thước khối phình > 7 cm.
Hiện nay, mổ mở thay đoạn phình ĐMC vẫn là phương pháp điều trị triệt để nhưng khá nặng cho đa số trường hợp phình ĐMC vốn hay gặp ở những người lớn tuổi, nhiều bệnh nội khoa đi kèm. Bên cạnh đó, phình ĐMC bụng đoạn trên thận hoặc đoạn ngực đặt ra nhiều vấn đề như phải cắm lại các mạch máu nuôi các tạng, tủy sống và nhất là những hậu quả do kẹp động mạch chủ trên chỗ xuất phát động mạch thân tạng. Can thiệp nội mạch điều trị phình ĐMC lần đầu tiên được giới thiệu bởi tác giả Parodi vào năm 1991 và ngày càng phát triển. Nhiều nghiên cứu cho thấy can thiệp nội mạch có kết quả 30 ngày tốt hơn và kết quả lâu dài tương đương với mổ mở kinh điển.
Tại Việt Nam, một số trung tâm đã triển khai can thiệp nội mạch như bệnh viện Việt Đức, bệnh viện Bạch Mai, bệnh viện Đại học Y Hà Nội, bệnh viện Chợ Rẫy, bệnh viện Bình Dân, tuy nhiên, số lượng các trường hợp còn hạn chế và còn thiếu những nghiên cứu lâm sàng cụ thể. Tại bệnh viện Đại học Y Dược TPHCM, chúng tôi đã tiến hành can thiệp đặt ống ghép nội mạch điều trị bệnh lý động mạch chủ từ tháng 1 năm 2014. Đề tài này được thực hiện với mục đích đánh giá lại chỉ định và chiến lược can thiệp nội mạch điều trị phình động mạch chủ ngực và chủ bụng qua những trường hợp đã thực hiện tại Bệnh viện Đại học Y Dược TPHCM.
PHƯƠNG PHÁP NGHIÊN CỨU
Loại hình nghiên cứu: Báo cáo hàng loạt ca.
Đối tượng nghiên cứu: Tất cả các trường hợp được can thiệp nội mạch điều trị phình động mạch chủ ngực và chủ bụng tại khoa Lồng ngực - Mạch máu bệnh viện Đại học Y Dược TPHCM từ tháng 1/2014 đến tháng 7/2017.
+ Đối với túi phình động mạch chủ bụng (ĐMCB)
Khi được chẩn đoán xác định phình ĐMCB, bệnh nhân được can thiệp nội mạch nếu có các chỉ định sau:
(1) phình ĐMCB không triệu chứng đường kính > 45 mm;
(2) phình ĐMCB không triệu chứng đường kính > 2 lần đường kính bình thường;
(3) phình ĐMCB không triệu chứng đường kính tăng > 5 mm trong 6 tháng;
(4) phình ĐMCB hình túi;
(5) phình ĐMCB có triệu chứng;
(6) phình ĐMCB vỡ, huyết động ổn định;
(7) phình ĐMCB kèm bóc tách.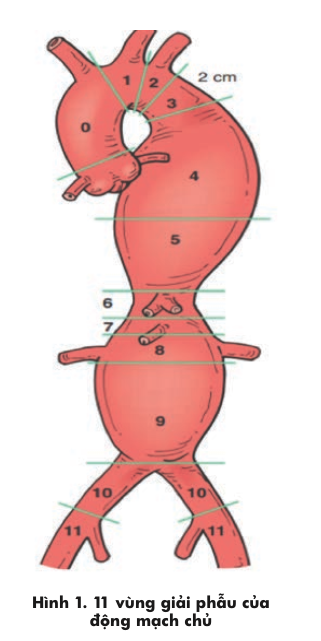 Khối phình có giải phẫu thích hợp:
Khối phình có giải phẫu thích hợp:
(1) cổ túi phình có chiều dài > 15 mm, không vôi hóa, không huyết khối, gập góc < 75 độ;
(2) đường kính ĐM chậu 7-22 mm;
(3) ĐMCB nơi không có túi phình có kích thước bình thường 14-32 mm.
Các chống chỉ định tuyệt đối:
(l) đặc điểm giải phẫu không thích hợp: cổ túi phình có chiều dài < 10mm, góc gập > 90 độ, tắc 2 ĐM chậu;
(2) bệnh nhân dị ứng với chất cản quang;
(3) bệnh nhân toàn trạng già yếu, nhiều bệnh nội khoa trầm trọng phối hợp, có nguy cơ biến chứng và tử vong cao.
Các chống chỉ định tương đối:
(1) đặc điểm giải phẫu không phù hợp: cổ túi phình có chiều dài 10-15 mm, góc gập 75-90 độ, cổ túi phình hình nón, huyết khối hoặc vôi hóa nhiều, ĐM chậu-đùi 1 hay 2 bên hẹp, quá ngoằn ngoèo, đã được phẫu thuật;
(2) tiên lượng sống nói chung < 1 năm;
(3) suy thận.
+ Đối với túi phình động mạch chủ ngực
Bệnh nhân thường không có triệu chứng, hoặc đau ngực không đặc hiệu, triệu chứng chèn ép các cơ quan xung quanh như ho, khàn tiếng, khó thở, nuốt khó. Khi nghi ngờ, chỉ định chụp CT scan ngực có cản quang. Bệnh nhân được chỉ định can thiệp nội mạch nếu có chỉ định:
(1) túi phình không triệu chứng có đường kính lớn nhất > 5,5 mm,
(2) túi phình có đường kính tăng nhanh > 5 mm trong vòng 6 tháng,
(3) phình dạng túi,
(4) phình động mạch chủ ngực có triệu chứng,
(5) phình dọa vỡ hoặc vỡ,
(6) phình kèm bóc tách động mạch chủ.
Chúng tôi sử dụng phần mềm OsiriX để phân tích kết quả chụp cắt lớp, đánh giá cấu trúc giải phẫu của túi phình và các nhánh động mạch liên quan. Quá trình can thiệp được thực hiện ở phòng đặt máy chụp động mạch xóa nền (DSA), vô cảm bằng mê nội khí quản, sử dụng heparin tĩnh mạch 50 đơn vị/kg cân nặng ngay trước phẫu thuật. Bộc lộ ĐM đùi chung 2 bên để tạo đường đưa ống ghép vào lòng ĐMC và ĐM chậu. Thân chính của ống ghép có đường kính lớn hơn cổ túi phình từ 10-20% được bung ra sau khi chụp cản quang xác định vị trí các mốc giải phẫu quan trọng, việc luồn dây dẫn vào chân ngắn của thân chính ống ghép sẽ được kiểm tra chắc chắn bằng cách xoay ống dẫn đuôi heo (pigtail) ở trong thân chính ống ghép, các ống ghép nối tiếp từ thân chính đến các ĐM chậu được bung sau khi chụp xác định vị trí ĐM chậu trong. Chụp kiểm tra lần cuối.
Các trường hợp phình động mạch chủ ngực ở các vùng 0,1,2,3 (Hình 1) tùy vị trí của túi phình mà bệnh nhân được phẫu thuật chuyển vị các nhánh động mạch quan trọng trước khi thực hiện kỹ thuật đặt ống ghép nội mạch.
KẾT QUẢ ĐIỀU TRỊ
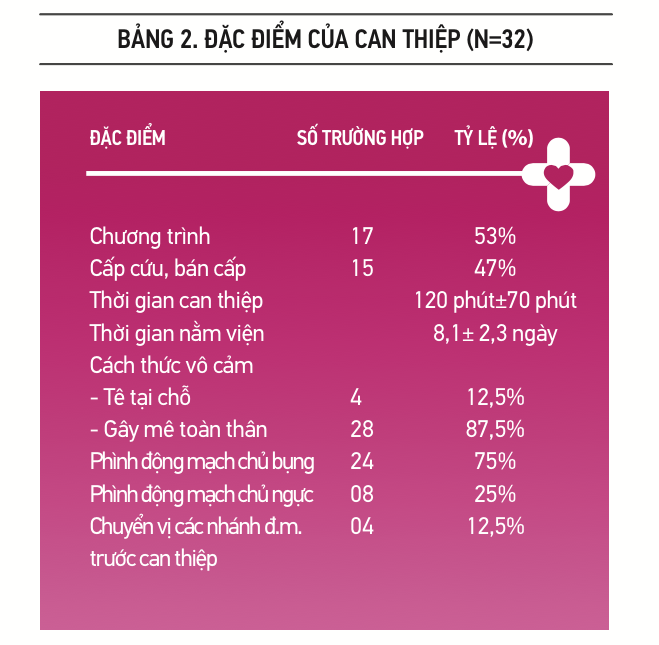
Từ tháng 1 năm 2014 đến tháng 7 năm 2017 có 32 trường hợp phình động mạch chủ được can thiệp (25 nam và 7 nữ), tuổi trung bình là 73 tuổi, nhỏ nhất là 53 tuổi và lớn nhất là 83 tuổi.
Trong 32 bệnh nhân được can thiệp, chỉ có 17 bệnh nhân (53,1%) có triệu chứng: 2 trong số 8 bệnh nhân phình ĐMC ngực có triệu chứng đau ngực mơ hồ, và 15 trong số 24 bệnh nhân phình ĐMC bụng có triệu chứng đau bụng âm ỉ, sờ bụng thấy khối đập theo nhịp tim. Không có bệnh nhân nào vào viện vì tắc mạch ngoại biên.
Trong các ca can thiệp, có 8 ca (25%) bệnh mạch vành cần can thiệp đặt stent trước khi can thiệp phình động mạch chủ, 1 ca phẫu thuật máu tụ ngoài màng cứng bán cầu não 15 ngày trước can thiệp nội mạch.
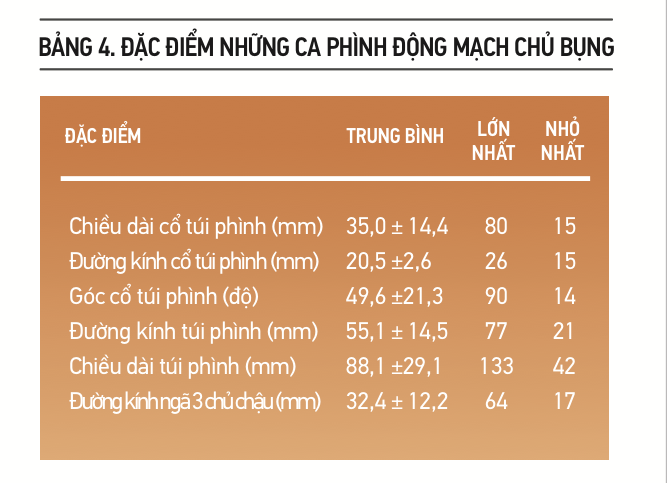
Về mặt giải phẫu học của phình ĐMC, có 24 ca phình động mạch chủ bụng và 8 ca phình động mạch chủ ngực. Trong 8 ca phình ĐMC ngực, có: 4 ca phình ĐMC ngực được phẫu thuật chuyển vị các nhánh trước khi đặt ống ghép nội mạch, 4 ca phình động mạch chủ ngực đoạn xuống (trong đó có 2 ca kèm bóc tách động mạch chủ ngực týp B). Trong 24 ca phình ĐMC bụng, có: 8 ca phình động mạch chủ đơn thuần, 8 ca phình động mạch chủ kèm phình động mạch chậu chung trái, 6 ca phình động mạch chủ bụng kèm phình động mạch chậu chung phải, 2 ca phình ĐMCB kèm phình 2 động mạch chậu chung.
BÀN LUẬN
Hầu hết những bệnh nhân phình động mạch chủ đều lớn tuổi, độ tuổi trung bình 73 tuổi, tỷ lệ rối loạn lipid-máu cao (67,7%), tỷ lệ có bệnh lý tim-mạch khá cao (64,5% tăng huyết áp, 29,3% bệnh mạch vành, 6,4% suy tim), trong đó 8 trường hợp (25%) cần can thiệp mạch vành trước khi can thiệp ĐMC. Theo các nghiên cứu, trong các bệnh nhân phình động mạch chủ bụng có nguy cơ phẫu thuật cao được điều trị mổ mở hoặc can thiệp nội mạch, tỷ lệ các bệnh lý tim phối hợp từ 41% - 46%. Đây là bệnh lý chủ yếu làm tăng tỷ lệ tử vong trong và sau mổ. Trong những bệnh nhân đầu tiên can thiệp có một bệnh nhân tử vong do nhồi máu cơ tim trong thời gian nằm hậu phẫu ngày thứ 3, nguyên nhân là do bệnh nhân có bệnh mạch vành nhưng tầm soát chưa tốt. Do đó, những bệnh nhân tiếp theo, để giảm thiểu các biến chứng trong và sau mổ, chúng tôi đã nghiêm túc thực hiện quy trình tầm soát các bệnh lý kèm theo ở mọi trường hợp phình ĐMC, đặc biệt lưu ý việc tầm soát kỹ những bệnh lý tim-mạch.
Bệnh nhân được chụp mạch vành chẩn đoán nếu có 1 trong các tiêu chuẩn sau:
(1) tiền căn bệnh lý mạch vành đã được chẩn đoán như nhồi máu cơ tim, thiếu máu cơ tim, đã được can thiệp hay phẫu thuật mạch vành;
(2) tiền sử đau thắt ngực điển hình;
(3) điện tâm đồ có dấu hiệu thiếu máu hay nhồi máu cơ tim;
(4) siêu âm tim có rối loạn vận động vùng
(5) trên hình ảnh CT-scan thấy vôi hóa mạch vành.
Nếu có chỉ định, bệnh nhân sẽ được can thiệp hay phẫu thuật mạch vành trước can thiệp đặt ống ghép nội mạch điều trị phình ĐMC.
Trong 32 bệnh nhân có 15 bệnh nhân không có triệu chứng của phình ĐMC, chỉ phát hiện do tình cờ, điều này cho thấy rằng phình động mạch chủ thường diễn tiến âm thầm và chỉ biểu hiện khi có dấu hiệu dọa vỡ hoặc vỡ phình.
Do đó, chúng tôi quy định tầm soát bệnh lý động mạch chủ nhất là động mạch chủ bụng ở những bệnh nhân lớn tuổi.

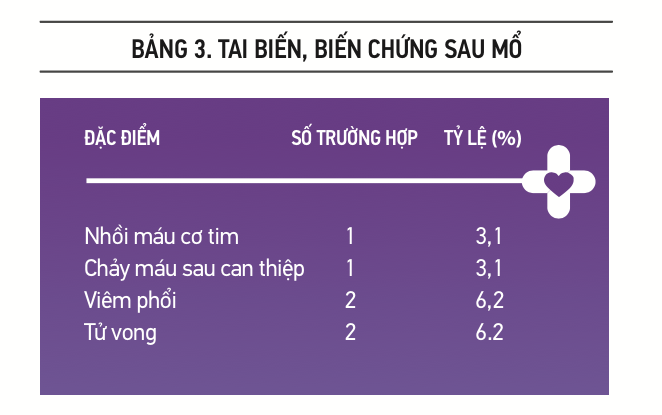
Trong 2 ca tử vong sau can thiệp, có 1 ca tử vong do tụ máu sau phúc mạc, bệnh nhân sau đặt ống ghép ngày thứ 7 có biểu hiện tê chân phải, thử công thức máu cho thấy thiếu máu nặng. Bệnh nhân được chụp CT scan phát hiện khối máu tụ lớn sau phúc mạc, được chỉ định mở bụng cấp cứu, bệnh nhân tử vong 3 ngày sau đó do viêm phổi nặng, suy đa cơ quan. Biến chứng này do rò rỉ bên trong gây vỡ túi phình ĐM chậu phải, và tụ máu sau phúc mạc nhưng không được phát hiện kịp thời. Do đó, những bệnh nhân sau đó, chúng tôi theo dõi sát diễn tiến hậu phẫu, nhất là các triệu chứng về cấp máu 2 chi dưới, làm công thức máu 2 ngày 1 lần trong vòng 7 ngày đầu.
KẾT LUẬN
Bệnh lý phình ĐMC là bệnh lý gặp chủ yếu ở người lớn tuổi, thường kèm theo bệnh lý nội khoa nặng nề, nhiều yếu tố nguy cơ, thường không có triệu chứng lâm sàng hoặc là triệu chứng mơ hồ không đặc hiệu. Việc tầm soát phát hiện bệnh lý động mạch chủ bụng nên thực hiện thường quy ở những bệnh nhân lớn tuổi, có nhiều yếu tố nguy cơ như hút thuốc lá, bệnh mạch vành, rối loạn mỡ-máu. Điều trị chủ yếu hiện nay, ngoài can thiệp phẫu thuật mở truyền thống thì can thiệp đặt ống ghép nội mạch là một phương pháp điều trị mới, ít xâm lấn, thời gian nằm hồi sức và nằm viện ngắn. Tuy nhiên cũng tiềm ẩn nguy cơ tử vong và biến chứng khá cao nếu không được tầm soát và kiểm soát tốt các bệnh lý nội khoa kèm theo, đặc biệt là bệnh lý tim-mạch. Sau can thiệp, bệnh nhân cần được theo dõi sát triệu chứng lâm sàng để phát hiện kịp thời các biến chứng để xử trí kịp thời.
ThS BS. Trần Thanh Vỹ - Trưởng khoa Lồng ngực mạch máu BVĐHYD
ThS BS. Lê Phi Long – Phó Trưởng Khoa Lồng ngực Mạch máu BVĐHYD
Thuật ngữ phình động mạch mô tả sự giãn to bất thường của động mạch. Phình động mạch có thể xảy ra trên toàn cơ thể nhưng gặp phổ biến nhất là phình động mạch chủ (ĐMC) bụng. Ở Anh, phình động mạch chủ đã gây ra khoảng 13.000 người chết trong năm 1997. Nói chung, tỷ lệ mắc chứng phình động mạch tăng cùng với tuổi tác, nhưng bệnh phình động mạch cũng có thể xảy ra ở bất kỳ độ tuổi nào do kết quả của thoái hóa, bao gồm cả trong điều kiện tự nhiên, nhiễm trùng, di truyền và chấn thương. Bệnh gây ra hậu quả nghiêm trọng với khoảng 50% các trường hợp tử vong do vỡ khối phình nếu không được điều trị.

Tỷ lệ vỡ khối phình động mạch chủ bụng hàng năm tăng theo kích thước khối phình: < 1% (3-4 cm), 3-5% (4-5 cm), 5-7% (5-6 cm), 7- 19% (6-7 cm) và >20% nếu kích thước khối phình > 7 cm.
Hiện nay, mổ mở thay đoạn phình ĐMC vẫn là phương pháp điều trị triệt để nhưng khá nặng cho đa số trường hợp phình ĐMC vốn hay gặp ở những người lớn tuổi, nhiều bệnh nội khoa đi kèm. Bên cạnh đó, phình ĐMC bụng đoạn trên thận hoặc đoạn ngực đặt ra nhiều vấn đề như phải cắm lại các mạch máu nuôi các tạng, tủy sống và nhất là những hậu quả do kẹp động mạch chủ trên chỗ xuất phát động mạch thân tạng. Can thiệp nội mạch điều trị phình ĐMC lần đầu tiên được giới thiệu bởi tác giả Parodi vào năm 1991 và ngày càng phát triển. Nhiều nghiên cứu cho thấy can thiệp nội mạch có kết quả 30 ngày tốt hơn và kết quả lâu dài tương đương với mổ mở kinh điển.
Tại Việt Nam, một số trung tâm đã triển khai can thiệp nội mạch như bệnh viện Việt Đức, bệnh viện Bạch Mai, bệnh viện Đại học Y Hà Nội, bệnh viện Chợ Rẫy, bệnh viện Bình Dân, tuy nhiên, số lượng các trường hợp còn hạn chế và còn thiếu những nghiên cứu lâm sàng cụ thể. Tại bệnh viện Đại học Y Dược TPHCM, chúng tôi đã tiến hành can thiệp đặt ống ghép nội mạch điều trị bệnh lý động mạch chủ từ tháng 1 năm 2014. Đề tài này được thực hiện với mục đích đánh giá lại chỉ định và chiến lược can thiệp nội mạch điều trị phình động mạch chủ ngực và chủ bụng qua những trường hợp đã thực hiện tại Bệnh viện Đại học Y Dược TPHCM.
PHƯƠNG PHÁP NGHIÊN CỨU
Loại hình nghiên cứu: Báo cáo hàng loạt ca.
Đối tượng nghiên cứu: Tất cả các trường hợp được can thiệp nội mạch điều trị phình động mạch chủ ngực và chủ bụng tại khoa Lồng ngực - Mạch máu bệnh viện Đại học Y Dược TPHCM từ tháng 1/2014 đến tháng 7/2017.
+ Đối với túi phình động mạch chủ bụng (ĐMCB)
Khi được chẩn đoán xác định phình ĐMCB, bệnh nhân được can thiệp nội mạch nếu có các chỉ định sau:
(1) phình ĐMCB không triệu chứng đường kính > 45 mm;
(2) phình ĐMCB không triệu chứng đường kính > 2 lần đường kính bình thường;
(3) phình ĐMCB không triệu chứng đường kính tăng > 5 mm trong 6 tháng;
(4) phình ĐMCB hình túi;
(5) phình ĐMCB có triệu chứng;
(6) phình ĐMCB vỡ, huyết động ổn định;
(7) phình ĐMCB kèm bóc tách.
 Khối phình có giải phẫu thích hợp:
Khối phình có giải phẫu thích hợp:(1) cổ túi phình có chiều dài > 15 mm, không vôi hóa, không huyết khối, gập góc < 75 độ;
(2) đường kính ĐM chậu 7-22 mm;
(3) ĐMCB nơi không có túi phình có kích thước bình thường 14-32 mm.
Các chống chỉ định tuyệt đối:
(l) đặc điểm giải phẫu không thích hợp: cổ túi phình có chiều dài < 10mm, góc gập > 90 độ, tắc 2 ĐM chậu;
(2) bệnh nhân dị ứng với chất cản quang;
(3) bệnh nhân toàn trạng già yếu, nhiều bệnh nội khoa trầm trọng phối hợp, có nguy cơ biến chứng và tử vong cao.
Các chống chỉ định tương đối:
(1) đặc điểm giải phẫu không phù hợp: cổ túi phình có chiều dài 10-15 mm, góc gập 75-90 độ, cổ túi phình hình nón, huyết khối hoặc vôi hóa nhiều, ĐM chậu-đùi 1 hay 2 bên hẹp, quá ngoằn ngoèo, đã được phẫu thuật;
(2) tiên lượng sống nói chung < 1 năm;
(3) suy thận.
+ Đối với túi phình động mạch chủ ngực
Bệnh nhân thường không có triệu chứng, hoặc đau ngực không đặc hiệu, triệu chứng chèn ép các cơ quan xung quanh như ho, khàn tiếng, khó thở, nuốt khó. Khi nghi ngờ, chỉ định chụp CT scan ngực có cản quang. Bệnh nhân được chỉ định can thiệp nội mạch nếu có chỉ định:
(1) túi phình không triệu chứng có đường kính lớn nhất > 5,5 mm,
(2) túi phình có đường kính tăng nhanh > 5 mm trong vòng 6 tháng,
(3) phình dạng túi,
(4) phình động mạch chủ ngực có triệu chứng,
(5) phình dọa vỡ hoặc vỡ,
(6) phình kèm bóc tách động mạch chủ.
Chúng tôi sử dụng phần mềm OsiriX để phân tích kết quả chụp cắt lớp, đánh giá cấu trúc giải phẫu của túi phình và các nhánh động mạch liên quan. Quá trình can thiệp được thực hiện ở phòng đặt máy chụp động mạch xóa nền (DSA), vô cảm bằng mê nội khí quản, sử dụng heparin tĩnh mạch 50 đơn vị/kg cân nặng ngay trước phẫu thuật. Bộc lộ ĐM đùi chung 2 bên để tạo đường đưa ống ghép vào lòng ĐMC và ĐM chậu. Thân chính của ống ghép có đường kính lớn hơn cổ túi phình từ 10-20% được bung ra sau khi chụp cản quang xác định vị trí các mốc giải phẫu quan trọng, việc luồn dây dẫn vào chân ngắn của thân chính ống ghép sẽ được kiểm tra chắc chắn bằng cách xoay ống dẫn đuôi heo (pigtail) ở trong thân chính ống ghép, các ống ghép nối tiếp từ thân chính đến các ĐM chậu được bung sau khi chụp xác định vị trí ĐM chậu trong. Chụp kiểm tra lần cuối.
Các trường hợp phình động mạch chủ ngực ở các vùng 0,1,2,3 (Hình 1) tùy vị trí của túi phình mà bệnh nhân được phẫu thuật chuyển vị các nhánh động mạch quan trọng trước khi thực hiện kỹ thuật đặt ống ghép nội mạch.
KẾT QUẢ ĐIỀU TRỊ
Từ tháng 1 năm 2014 đến tháng 7 năm 2017 có 32 trường hợp phình động mạch chủ được can thiệp (25 nam và 7 nữ), tuổi trung bình là 73 tuổi, nhỏ nhất là 53 tuổi và lớn nhất là 83 tuổi.
Trong 32 bệnh nhân được can thiệp, chỉ có 17 bệnh nhân (53,1%) có triệu chứng: 2 trong số 8 bệnh nhân phình ĐMC ngực có triệu chứng đau ngực mơ hồ, và 15 trong số 24 bệnh nhân phình ĐMC bụng có triệu chứng đau bụng âm ỉ, sờ bụng thấy khối đập theo nhịp tim. Không có bệnh nhân nào vào viện vì tắc mạch ngoại biên.
Trong các ca can thiệp, có 8 ca (25%) bệnh mạch vành cần can thiệp đặt stent trước khi can thiệp phình động mạch chủ, 1 ca phẫu thuật máu tụ ngoài màng cứng bán cầu não 15 ngày trước can thiệp nội mạch.
Về mặt giải phẫu học của phình ĐMC, có 24 ca phình động mạch chủ bụng và 8 ca phình động mạch chủ ngực. Trong 8 ca phình ĐMC ngực, có: 4 ca phình ĐMC ngực được phẫu thuật chuyển vị các nhánh trước khi đặt ống ghép nội mạch, 4 ca phình động mạch chủ ngực đoạn xuống (trong đó có 2 ca kèm bóc tách động mạch chủ ngực týp B). Trong 24 ca phình ĐMC bụng, có: 8 ca phình động mạch chủ đơn thuần, 8 ca phình động mạch chủ kèm phình động mạch chậu chung trái, 6 ca phình động mạch chủ bụng kèm phình động mạch chậu chung phải, 2 ca phình ĐMCB kèm phình 2 động mạch chậu chung.
BÀN LUẬN
Hầu hết những bệnh nhân phình động mạch chủ đều lớn tuổi, độ tuổi trung bình 73 tuổi, tỷ lệ rối loạn lipid-máu cao (67,7%), tỷ lệ có bệnh lý tim-mạch khá cao (64,5% tăng huyết áp, 29,3% bệnh mạch vành, 6,4% suy tim), trong đó 8 trường hợp (25%) cần can thiệp mạch vành trước khi can thiệp ĐMC. Theo các nghiên cứu, trong các bệnh nhân phình động mạch chủ bụng có nguy cơ phẫu thuật cao được điều trị mổ mở hoặc can thiệp nội mạch, tỷ lệ các bệnh lý tim phối hợp từ 41% - 46%. Đây là bệnh lý chủ yếu làm tăng tỷ lệ tử vong trong và sau mổ. Trong những bệnh nhân đầu tiên can thiệp có một bệnh nhân tử vong do nhồi máu cơ tim trong thời gian nằm hậu phẫu ngày thứ 3, nguyên nhân là do bệnh nhân có bệnh mạch vành nhưng tầm soát chưa tốt. Do đó, những bệnh nhân tiếp theo, để giảm thiểu các biến chứng trong và sau mổ, chúng tôi đã nghiêm túc thực hiện quy trình tầm soát các bệnh lý kèm theo ở mọi trường hợp phình ĐMC, đặc biệt lưu ý việc tầm soát kỹ những bệnh lý tim-mạch.
Bệnh nhân được chụp mạch vành chẩn đoán nếu có 1 trong các tiêu chuẩn sau:
(1) tiền căn bệnh lý mạch vành đã được chẩn đoán như nhồi máu cơ tim, thiếu máu cơ tim, đã được can thiệp hay phẫu thuật mạch vành;
(2) tiền sử đau thắt ngực điển hình;
(3) điện tâm đồ có dấu hiệu thiếu máu hay nhồi máu cơ tim;
(4) siêu âm tim có rối loạn vận động vùng
(5) trên hình ảnh CT-scan thấy vôi hóa mạch vành.
Nếu có chỉ định, bệnh nhân sẽ được can thiệp hay phẫu thuật mạch vành trước can thiệp đặt ống ghép nội mạch điều trị phình ĐMC.
Trong 32 bệnh nhân có 15 bệnh nhân không có triệu chứng của phình ĐMC, chỉ phát hiện do tình cờ, điều này cho thấy rằng phình động mạch chủ thường diễn tiến âm thầm và chỉ biểu hiện khi có dấu hiệu dọa vỡ hoặc vỡ phình.
Do đó, chúng tôi quy định tầm soát bệnh lý động mạch chủ nhất là động mạch chủ bụng ở những bệnh nhân lớn tuổi.




Trong 2 ca tử vong sau can thiệp, có 1 ca tử vong do tụ máu sau phúc mạc, bệnh nhân sau đặt ống ghép ngày thứ 7 có biểu hiện tê chân phải, thử công thức máu cho thấy thiếu máu nặng. Bệnh nhân được chụp CT scan phát hiện khối máu tụ lớn sau phúc mạc, được chỉ định mở bụng cấp cứu, bệnh nhân tử vong 3 ngày sau đó do viêm phổi nặng, suy đa cơ quan. Biến chứng này do rò rỉ bên trong gây vỡ túi phình ĐM chậu phải, và tụ máu sau phúc mạc nhưng không được phát hiện kịp thời. Do đó, những bệnh nhân sau đó, chúng tôi theo dõi sát diễn tiến hậu phẫu, nhất là các triệu chứng về cấp máu 2 chi dưới, làm công thức máu 2 ngày 1 lần trong vòng 7 ngày đầu.
KẾT LUẬN
Bệnh lý phình ĐMC là bệnh lý gặp chủ yếu ở người lớn tuổi, thường kèm theo bệnh lý nội khoa nặng nề, nhiều yếu tố nguy cơ, thường không có triệu chứng lâm sàng hoặc là triệu chứng mơ hồ không đặc hiệu. Việc tầm soát phát hiện bệnh lý động mạch chủ bụng nên thực hiện thường quy ở những bệnh nhân lớn tuổi, có nhiều yếu tố nguy cơ như hút thuốc lá, bệnh mạch vành, rối loạn mỡ-máu. Điều trị chủ yếu hiện nay, ngoài can thiệp phẫu thuật mở truyền thống thì can thiệp đặt ống ghép nội mạch là một phương pháp điều trị mới, ít xâm lấn, thời gian nằm hồi sức và nằm viện ngắn. Tuy nhiên cũng tiềm ẩn nguy cơ tử vong và biến chứng khá cao nếu không được tầm soát và kiểm soát tốt các bệnh lý nội khoa kèm theo, đặc biệt là bệnh lý tim-mạch. Sau can thiệp, bệnh nhân cần được theo dõi sát triệu chứng lâm sàng để phát hiện kịp thời các biến chứng để xử trí kịp thời.
ThS BS. Trần Thanh Vỹ - Trưởng khoa Lồng ngực mạch máu BVĐHYD
ThS BS. Lê Phi Long – Phó Trưởng Khoa Lồng ngực Mạch máu BVĐHYD
Các tin đã đăng
- Hội Chứng Căng Đau Vai Gáy(13/04/2020)
- Các Rối Loạn Giấc Ngủ Ở Người Bệnh Parkinson: Các Thông Tin Người Bệnh Cần Biết(09/04/2020)
- Hạ huyết áp tư thế trong bệnh Parkinson: Các thông tin người bệnh cần biết(05/04/2020)
- Các Phương Pháp Điều Trị Ung Thư Thận(31/03/2020)
- Những Điều Cần Biết Sau Mổ Thay Khớp Háng(31/03/2020)
- Những Tiến Bộ Trong Chẩn Đoán Hình Ảnh Bệnh Tim – Mạch(26/03/2020)

 Loading ...
Loading ...
.png)
.png)
(1).png)




