- Current
Vai trò thay đổi của nhà giải phẫu bệnh từ nhà hình thái học sang nhà bệnh học phân tử trong kỷ nguyên y học chính xác.
28/09/2022 13:58:00
TÓM TẮT:
Trong suốt nhiều thế kỷ, các nhà Giải phẫu bệnh đã chẩn đoán bệnh ung thư dựa trên thay đổi mô bệnh học (hình thái học) là tiêu chuẩn vàng để xác định bệnh lý ung thư. Ngày nay, những tiến bộ vượt bậc trong khoa học và công nghệ và sự tập trung vào nghiên cứu bệnh lý ung thư đã mang lại nhiều cơ hội cho chúng ta hiểu rõ hơn về chuỗi sự kiện cơ bản dẫn đến sự hình thành khối u, giúp tìm ra các phương án điều trị hiệu quả hơn. Thực tế, chỉ riêng hình thái học thì không đủ thông tin để giải thích sự khác biệt về diễn tiến lâm sàng rất khác nhau của cùng một bệnh ung thư. Cùng một liệu pháp điều trị, trên những bệnh nhân có cùng chẩn đoán mô bệnh học nhưng mỗi bệnh nhân lại có một đáp ứng khác nhau, việc nhận ra tính không đồng nhất của ung thư đã dẫn đến những nỗ lực sâu rộng của các nhà giải phẫu bệnh để xác định rõ hơn các đặc điểm riêng biệt của từng loại ung thư cũng như đặc điểm hình thái phân tử của từng bệnh nhân (2,18,27)
Hiện nay, mọi người đều thống nhất rằng ung thư không phải là một căn bệnh đơn lẻ và không phải tất cả bệnh nhân ung thư đều có thể được hưởng lợi từ cùng một liệu pháp điều trị. Những thay đổi này đã mang lại những thách thức mới cho các nhà giải phẫu bệnh là không chỉ đưa ra chẩn đoán từ hình thái học mà còn phải nhận diện đặc điểm bệnh học phân tử chính xác của từng trường hợp ung thư, điều này giữ vai trò quan trọng trong việc lập kế hoạch điều trị cho bệnh nhân ung thư (18).
Sự thay đổi đáng chú ý này trong vai trò của nhà giải phẫu bệnh, đòi hỏi họ phải tham gia vào phân loại hiện đại của bệnh lý ung thư, vượt qua thách thức của y học gen và chẩn đoán phân tử, vốn là những lĩnh vực đang phát triển nhanh nhất của y học. Cũng cần nhấn mạnh đến việc tạo ra một bệnh lý hình thái học phân tử mới (morphomolecular pathology), mở rộng ra ngoài hình thái học và nắm lấy sức mạnh của chẩn đoán phân tử, để có thể thực hành hiệu quả trong thời đại y học chính xác.
Trong phần tổng quan này tập trung vào thay đổi trong ung thư vú
Giới thiệu:
Cũng như các ngành khác trong y học, đã có sự thay đổi đáng kể về vai trò của nhà giải phẫu bệnh trong việc chăm sóc, nghiên cứu và giáo dục. Theo truyền thống, nhà giải phẫu bệnh khảo sát đại thể, vi thể các bệnh phẩm và đưa ra chẩn đoán. Trong vài năm qua, việc chẩn đoán và điều trị nhiều loại bệnh tật ở người đã tiến bộ đáng kể, dẫn đến sự thay đổi vai trò của nhà giải phẫu bệnh. Sự thay đổi này đã được công nhận nhiều hơn đối với bệnh ung thư vú, là loại bệnh ung thư không đồng nhất, ung thư vú đã nhận được sự quan tâm đáng kể từ các nhà khoa học, bác sĩ lâm sàng, nhà cung cấp dịch vụ chăm sóc sức khỏe, nhà kinh tế sức khỏe, giới truyền thông, những người ủng hộ bệnh nhân và ngành công nghiệp. Việc tăng cường tài trợ cho nghiên cứu ung thư vú đã mang lại nhiều hiểu biết sâu hơn về ung thư vú dẫn đến những thay đổi trong cách tiếp cận chẩn đoán và điều trị vú. Những tiến bộ trong chẩn đoán hình ảnh đã giúp cho chương trình sàng lọc ung thư vú phát hiện các tổn thương ung thư vú có kích thước nhỏ, ung thư tại chỗ nhờ vậy kết quả điều trị bệnh nhân tốt hơn.(14) các kỹ thuật lấy mẫu xâm lấn tối thiểu và tiết kiệm chi phí như chọc hút bằng kim nhỏ và sinh thiết lõi gần như thay thế sinh thiết phẫu thuật mởLiệu pháp bảo tồn vú và phẫu thuật tái tạo đã trở thà. nh một giải pháp thay thế hấp dẫn cho phẫu thuật cắt bỏ vú, mang lại tác động tích cực đến chất lượng sống của bệnh nhân ung thư vú.(22,26,28) Sinh thiết hạch lính gác thay thế toàn bộ quá trình bóc tách ở nách làm giảm phù bạch huyết và các biến chứng.(3,6,11) Đồng thời, việc sử dụng rộng rãi liệu pháp hóa trị và xạ trị đã cung cấp một phương pháp điều trị hiệu quả hơn cho bệnh ung thư vú. Đặc biệt, những tiến bộ trong bệnh học phân tử và sự công nhận các yếu tố tiên lượng và tiên đoán đã hình thành nên liệu pháp cá nhân hóa phác đồ điều trị.(7, 24) Quan trọng hơn nữa, việc xác định các gen nhạy cảm với ung thư vú, xác định các yếu tố nguy cơ là một hứa hẹn cho việc phát hiện sớm các tổn thương tiền ung cũng như biện pháp ngăn ngừa ung thư vú, sự thay đổi mô hình chăm sóc bệnh nhân dẫn đến sự thay đổi vai trò của nhà giải phẫu bệnh.
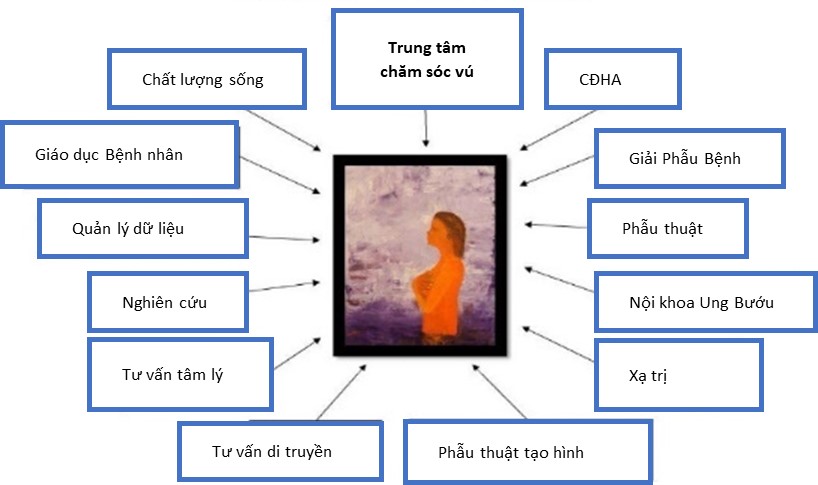
Hình 1. Cơ sở hạ tầng cần có cho trung tâm chăm sóc Vú
Hiện tại, các nhà giải phẫu bệnh sẽ thiết lập chẩn đoán, phân loại u, phân biệt nguyên phát, thứ phát, dự đoán đáp ứng điều trị và cung cấp yếu tố tiên lượng truyền thống cần thiết cho việc lập kế hoạch điều trị như kích thước u, loại mô học, độ mô học, xâm lấn mạch lympho, mạch máu, di căn hạch, tình trạng rìa phẫu thuật, tình trạng đa u, xâm nhập núm vú và có sự hiện diện của ung thư tại chỗ hay không. Hình thái học vẫn là công cụ mạnh mẽ nhất trong chẩn đoán ung thư vú; tuy nhiên, đặc điểm phân tử của ung thư vú bổ sung thêm thông tin quan trọng về hành vi sinh học riêng biệt của mỗi khối u, đáp ứng với liệu pháp điều trị.
Các yếu tố tiên đoán/tiên lượng trong ung thư vú
Tuổi mắc bệnh, kích thước u, loại mô học, độ mô học, tình trạng thụ thể nội tiết là các yếu tố lâm sàng và bệnh học truyền thống được dung để phân tầng bệnh nhân ung thư vú vào các nhóm nguy cơ khác nhau, với cách tiếp cận này mặc dù được cho là hữu ích, nhưng không đúng đối với tất cả bệnh nhân ung thư vú, 70% bệnh nhân ung thư vú sống sót mà không cần điều trị bổ trợ (18), điều này giúp chúng ta nhận ra rằng các yếu tố tiên đoán/tiên lượng truyền thống không thể giải thích được hết sự không đồng nhất trong diễn tiến ung thư vú. Nhiều nghiên cứu đã giúp phát hiện ra các yếu tố cung cấp sự phân tầng tốt hơn cho việc lựa chọn cá nhân hóa phác đồ điều trị. Ví dụ, việc phát hiện ra gen gây ung thư HER2 là một trong những khám phá quan trọng về bệnh ung thư vú. Lợi ích điều trị từ kháng thể đơn dòng chống lại thụ thể HER2 đã cung cấp bằng chứng mạnh mẽ.(24) Tuy nhiên, vẫn còn những bệnh nhân bị ung thư vú mà tế bào u không biểu hiện các “đích ngắm” cho điều trị, cần thiết phát triển liệu pháp bổ trợ cho những trường hợp ung thư vú tam âm đã trở thành một mục tiêu cấp bách nên việc phân loại các ung thư vú ở cấp độ bộ gen giúp phân tầng tiên lượng/tiên đoán đáp ứng điều trị đã trở thành chủ đề của nhiều nghiên cứu hiện nay.
Các phân nhóm phân tử của ung thư vú
Phân loại phân tử của ung thư vú bắt đầu năm 2000 với nghiên cứu được công bố bởi Perou và cs.(2,21) Các tác giả đã xác định được 05 loại phân tử dựa trên biểu hiện của 496 gen bao gồm nhóm Lòng ống A, Lòng ống B, nhóm HER2(+), nhóm Ba âm tính, và nhóm không phân loại/giống vú bình thường. Tuy nhiên, trong những năm gần đây, nhóm không phân loại/giống vú bình thường không còn được công nhận là một loại phân tử của ung thư vú. Các phân nhóm này khác nhau rõ rệt về tiên lượng và phương án điều trị (Hình 3).

Hình 2 Phân nhóm phân tử ung thư vú. A, biểu hiện 540 gen/122 mẫu mô. B, phân nhóm của các khối u thành 05 nhóm. C biểu hiện gen HER2 và các gen đồng biểu hiện. D, Biểu hiện gen của lòng ống B. (E) Biểu hiện gen của nhóm giống đáy. F, Biểu hiện gen của nhóm giống vú bình thường. G, Biểu hiện gen của nhóm lòng ống A.
Nhóm lòng ống
Nhóm lòng ống là nhóm có thụ thể ER(+) và biểu hiện GATA3, có tiên lượng tốt, đáp ứng thuận lợi với liệu pháp nội tiết. Bao gồm lòng ống A và lòng ống B, (Hình 4) lòng ống A có tiên lượng tốt hơn loại lòng ống B. Lòng ống B có biểu hiện gen các tế bào lòng ống tuyến vú ở mức độ trung bình, tỷ lệ tăng sinh tế bào cao hơn và biểu hiện thụ thể progesterone thấp hơn. Lòng ống B có biểu hiện cao hơn của các gen như GCNBI, MK167 và MYBL (5,12,21)
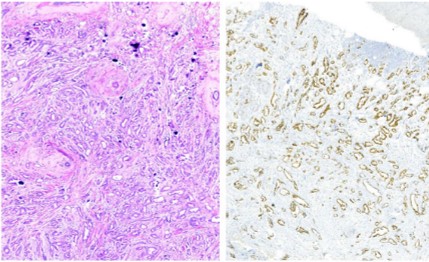
Hình 3. Nhóm lòng ống. A, Mô bệnh học của nhóm lòng ống (H&E×40). B, ER(+)- Nhân tế bào u bắt màu nâu (HMMD×40)
Nhóm HER2 dương tính
Nhóm HER-2(+) là một dạng riêng biệt, có thể có ER(-) hoặc ER(+), thường độ mô học cao và có tiên lượng xấu (Hình 5) (21,29)
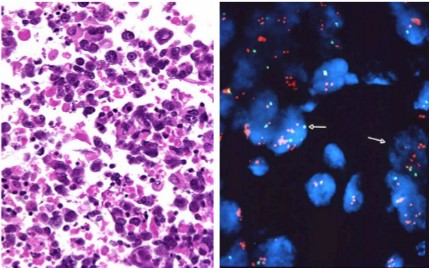
Hình 4. Nhóm HER2(+).A. Mô bệnh học nhóm HER2(+). B Tế bào u khuếch đại gen sinh ung HER2 (FISHx100)
Nhóm giống đáy:
Ung thư vú dạng giống đáy có đặc điểm hình thái và dấu ấn sinh học riêng biệt, không biểu hiện ER, PR và HER2 (gọi là ba âm tính). Chúng biểu hiện các Cytokeratins trọng lượng phân tử cao (CK5/6, CK14, CK17), EGFR, P63, E-Cadherin và SMA(9)
Ung thư vú dạng giống đáy là dạng được nghiên cứu nhiều nhất của ung thư vú; tuy nhiên, chưa có định nghĩa nào được quốc tế công nhận(8,29). Các u vú ba âm tính đại diện cho phần lớn nhóm ung thư vú dạng giống đáy, nhưng không phải tất cả các u vú ba âm tính đều biểu hiện kiểu hình gen giống đáy và ngược lại.
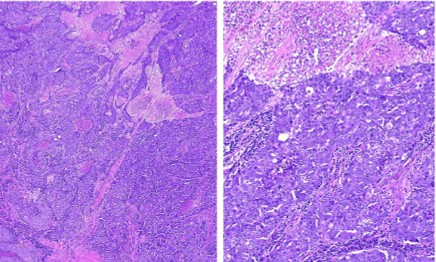
Hình 5. Nhóm giống đáy. A, Mô bệnh học nhóm giống đáy. B, hoại tử và đặc điểm mô bệnh học giống dạng đa bào
Cho đến hiện tại, không có liệu pháp nhắm trúng đích cụ thể nào được tìm thấy cho ung thư vú dạng giống đáy, tuy nhiên, một số thử nghiệm lâm sàng đã được thiết kế để tìm ra câu trả lời(23,30). Về mặt hình thái, ung thư vú dạng giống đáy được đặc trưng bởi tỉ lệ phân bào cao, tăng hoạt động tăng sinh, u thường lớn với hoại tử bản đồ trung tâm và bờ không thâm nhiễm, thấm nhập lympho bào với các đặc điểm giống như dạng đa bào (Hình 6)(2,23). Ung thư vú dạng giống đáy thường thấy ở phụ nữ trẻ người Mỹ gốc Phi và những người mang gen BRCA1 đột biến. Loại ung thư vú đặc biệt này thường diễn tiến nhanh, di căn đến phổi và não, phần lớn bệnh nhân tử vong trong vòng 5 năm đầu tiên.
Ung thư vú ba âm tính
Khảo sát biểu hiện gen, không phải tất cả ung thư vú dạng giống đáy đều biểu hiện kiểu hình ba âm tính và ngược lại.(25), 71% ung thư vú ba âm tính là ung thư vú dạng giống đáy và 77% ung thư vú dạng giống đáy là ba âm tính.(2,9). Ung thư vú ba âm tính có tế bào ung thư tăng sinh mạnh nhưng nhờ vậy mà đáp ứng tốt với hóa trị liệu bổ trợ. Ngoài các đặc điểm hình thái học thường gặp là dạng đa bào, các loại mô bệnh học khác có thể có ba âm tính như car. bọc dạng tuyến, car. chuyển sản, car. chế tiết, car. đỉnh tiết.
Ung thư vú ba âm tính thường gặp ở người Mỹ gốc Phi, tỷ lệ tử vong cao. Có đặc điểm nhũ ảnh và siêu âm rất khác nhau, thường là dạng khối nhiều thùy, độ đàn hồi thấp(18,19). Các gen có tỷ lệ đột biến tần số cao như MUC4 và TP53 thường gặp ở cả phụ nữ Mỹ gốc Phi và phụ nữ da trắng, nhưng tín hiệu JAK-Stat chỉ thấy phụ nữ Mỹ gốc Phi và PTEN, mTOR chỉ thấy ở phụ nữ da trắng.(4). Đặc điểm chung giữa ung thư vú dạng giống đáy và ung thư vú ba âm tính là cả hai đều thường có đột biến gen BRCA1 và tiên lượng không thuận lợi.(2,10). Sự khác biệt so với ung thư vú không mang tính gia đình là thường gặp tuổi trẻ hơn, kích thước u lớn hơn, các đặc điểm hình thái giống dạng đa bào, độ mô học và chỉ số phân bào cao, dị bội DNA, pha S cao, thụ thể nội tiết âm tính, tăng loại P53 đột biến sinh dưỡng và bộ dữ liệu gen khác nhau.(4). Các đặc điểm hình thái và dấu ấn sinh học của ung thư vú có đột biến gen có thể dễ dàng nhận ra trong đánh giá mẫu mô bệnh học, cũng như khảo sát các gen đánh giá nguy cơ ung thư vú cho bệnh nhân và người nhà của bệnh nhân, các nhà giải phẫu bệnh giữ một vai trò quan trọng trong việc bắt đầu quá trình tư vấn này.(14,15,19)
Tình trạng hiện tại của việc chọn lựa phương án điều trị thích hợp cho bệnh nhân ung thư vú
Phân nhóm phân tử của ung thư vú và biểu hiện gen là ánh sáng dẫn đường cho lựa chọn phương pháp điều trị phù hợp cho từng cá nhân. Hiện tại, bệnh nhân ung thư vú loại lòng ống sẽ tiếp tục được hưởng lợi từ liệu pháp nội tiết, bệnh nhân có HER2(+), ER/PR bất kỳ, mãn kinh đều nhận được lợi ích từ kháng thể đơn dòng kháng HER2, phối hợp với hóa trị liệu.
Bệnh nhân ung thư vú ba âm tính vì không có “đích ngắm” cho điều trị nên các nghiên cứu gần đây tập trung vào vấn đề lựa chọn phác đồ điều trị hiện đại cho nhóm ung thư vú ba âm tính. Hướng mới là liệu pháp miễn dịch toàn thân và có thể là sử dụng vắc-xin.(13) Dựa trên nền tảng Cancer Genome Atlas, ung thư vú ba âm tính biểu hiện cao mRNA PD-L1, và cũng biểu hiện các mức độ khác nhau của PD-L1, bệnh nhân nào có biểu hiện cao PD-L1 và có tế bào lympho thâm nhiễm khối u nhiều thì thường có kết quả lâm sàng tốt (1,2,27).
Định hướng
Sự hiểu biết ngày càng rõ hơn về phân loại phân tử là yếu tố quan trọng lựa chọn liệu pháp điều trị ung thư vú nên việc tích hợp chẩn đoán phân tử trong bệnh lý ung thư vú sẽ phải được chú trọng mạnh mẽ hơn trong báo cáo kết quả Giải Phẫu bệnh (2,18). Là đối tác trong nghiên cứu khoa học và chăm sóc lâm sàng, các nhà giải phẫu bệnh học được mong đợi là phải hiểu đầy đủ về bệnh học phân tử và quen với những khám phá mới về gen trong kỷ nguyên y học chính xác. Chính điều này đòi hỏi sự thiết lập các công nghệ mới trong các phòng xét nghiệm giải phẫu bệnh nhằm cung cấp các chẩn đoán phân tử thích hợp và cũng là để đào tạo thế hệ bác sĩ giải phẫu bệnh mới. Những tác động này rất cần thiết để tìm ra những lựa chọn điều trị mới.
Tuy nhiên, cần phải nhấn mạnh tầm quan trọng của các thước đo chất lượng trong việc thiết lập các phòng thí nghiệm chẩn đoán phân tử là tối cần thiết, có như vậy thì trước đây hình thái học là tiêu chuẩn vàng thì nay “hình thái bệnh học phân tử” tiếp tục là tiêu chuẩn vàng trong xác định bệnh, quyết định phương án điều trị (2,18).
TÀI LIỆU THAM KHẢO
Trong suốt nhiều thế kỷ, các nhà Giải phẫu bệnh đã chẩn đoán bệnh ung thư dựa trên thay đổi mô bệnh học (hình thái học) là tiêu chuẩn vàng để xác định bệnh lý ung thư. Ngày nay, những tiến bộ vượt bậc trong khoa học và công nghệ và sự tập trung vào nghiên cứu bệnh lý ung thư đã mang lại nhiều cơ hội cho chúng ta hiểu rõ hơn về chuỗi sự kiện cơ bản dẫn đến sự hình thành khối u, giúp tìm ra các phương án điều trị hiệu quả hơn. Thực tế, chỉ riêng hình thái học thì không đủ thông tin để giải thích sự khác biệt về diễn tiến lâm sàng rất khác nhau của cùng một bệnh ung thư. Cùng một liệu pháp điều trị, trên những bệnh nhân có cùng chẩn đoán mô bệnh học nhưng mỗi bệnh nhân lại có một đáp ứng khác nhau, việc nhận ra tính không đồng nhất của ung thư đã dẫn đến những nỗ lực sâu rộng của các nhà giải phẫu bệnh để xác định rõ hơn các đặc điểm riêng biệt của từng loại ung thư cũng như đặc điểm hình thái phân tử của từng bệnh nhân (2,18,27)
Hiện nay, mọi người đều thống nhất rằng ung thư không phải là một căn bệnh đơn lẻ và không phải tất cả bệnh nhân ung thư đều có thể được hưởng lợi từ cùng một liệu pháp điều trị. Những thay đổi này đã mang lại những thách thức mới cho các nhà giải phẫu bệnh là không chỉ đưa ra chẩn đoán từ hình thái học mà còn phải nhận diện đặc điểm bệnh học phân tử chính xác của từng trường hợp ung thư, điều này giữ vai trò quan trọng trong việc lập kế hoạch điều trị cho bệnh nhân ung thư (18).
Sự thay đổi đáng chú ý này trong vai trò của nhà giải phẫu bệnh, đòi hỏi họ phải tham gia vào phân loại hiện đại của bệnh lý ung thư, vượt qua thách thức của y học gen và chẩn đoán phân tử, vốn là những lĩnh vực đang phát triển nhanh nhất của y học. Cũng cần nhấn mạnh đến việc tạo ra một bệnh lý hình thái học phân tử mới (morphomolecular pathology), mở rộng ra ngoài hình thái học và nắm lấy sức mạnh của chẩn đoán phân tử, để có thể thực hành hiệu quả trong thời đại y học chính xác.
Trong phần tổng quan này tập trung vào thay đổi trong ung thư vú
Giới thiệu:
Cũng như các ngành khác trong y học, đã có sự thay đổi đáng kể về vai trò của nhà giải phẫu bệnh trong việc chăm sóc, nghiên cứu và giáo dục. Theo truyền thống, nhà giải phẫu bệnh khảo sát đại thể, vi thể các bệnh phẩm và đưa ra chẩn đoán. Trong vài năm qua, việc chẩn đoán và điều trị nhiều loại bệnh tật ở người đã tiến bộ đáng kể, dẫn đến sự thay đổi vai trò của nhà giải phẫu bệnh. Sự thay đổi này đã được công nhận nhiều hơn đối với bệnh ung thư vú, là loại bệnh ung thư không đồng nhất, ung thư vú đã nhận được sự quan tâm đáng kể từ các nhà khoa học, bác sĩ lâm sàng, nhà cung cấp dịch vụ chăm sóc sức khỏe, nhà kinh tế sức khỏe, giới truyền thông, những người ủng hộ bệnh nhân và ngành công nghiệp. Việc tăng cường tài trợ cho nghiên cứu ung thư vú đã mang lại nhiều hiểu biết sâu hơn về ung thư vú dẫn đến những thay đổi trong cách tiếp cận chẩn đoán và điều trị vú. Những tiến bộ trong chẩn đoán hình ảnh đã giúp cho chương trình sàng lọc ung thư vú phát hiện các tổn thương ung thư vú có kích thước nhỏ, ung thư tại chỗ nhờ vậy kết quả điều trị bệnh nhân tốt hơn.(14) các kỹ thuật lấy mẫu xâm lấn tối thiểu và tiết kiệm chi phí như chọc hút bằng kim nhỏ và sinh thiết lõi gần như thay thế sinh thiết phẫu thuật mởLiệu pháp bảo tồn vú và phẫu thuật tái tạo đã trở thà. nh một giải pháp thay thế hấp dẫn cho phẫu thuật cắt bỏ vú, mang lại tác động tích cực đến chất lượng sống của bệnh nhân ung thư vú.(22,26,28) Sinh thiết hạch lính gác thay thế toàn bộ quá trình bóc tách ở nách làm giảm phù bạch huyết và các biến chứng.(3,6,11) Đồng thời, việc sử dụng rộng rãi liệu pháp hóa trị và xạ trị đã cung cấp một phương pháp điều trị hiệu quả hơn cho bệnh ung thư vú.

Hình 1. Cơ sở hạ tầng cần có cho trung tâm chăm sóc Vú
Hiện tại, các nhà giải phẫu bệnh sẽ thiết lập chẩn đoán, phân loại u, phân biệt nguyên phát, thứ phát, dự đoán đáp ứng điều trị và cung cấp yếu tố tiên lượng truyền thống cần thiết cho việc lập kế hoạch điều trị như kích thước u, loại mô học, độ mô học, xâm lấn mạch lympho, mạch máu, di căn hạch, tình trạng rìa phẫu thuật, tình trạng đa u, xâm nhập núm vú và có sự hiện diện của ung thư tại chỗ hay không. Hình thái học vẫn là công cụ mạnh mẽ nhất trong chẩn đoán ung thư vú; tuy nhiên, đặc điểm phân tử của ung thư vú bổ sung thêm thông tin quan trọng về hành vi sinh học riêng biệt của mỗi khối u, đáp ứng với liệu pháp điều trị.
Các yếu tố tiên đoán/tiên lượng trong ung thư vú
Tuổi mắc bệnh, kích thước u, loại mô học, độ mô học, tình trạng thụ thể nội tiết là các yếu tố lâm sàng và bệnh học truyền thống được dung để phân tầng bệnh nhân ung thư vú vào các nhóm nguy cơ khác nhau, với cách tiếp cận này mặc dù được cho là hữu ích, nhưng không đúng đối với tất cả bệnh nhân ung thư vú, 70% bệnh nhân ung thư vú sống sót mà không cần điều trị bổ trợ (18), điều này giúp chúng ta nhận ra rằng các yếu tố tiên đoán/tiên lượng truyền thống không thể giải thích được hết sự không đồng nhất trong diễn tiến ung thư vú. Nhiều nghiên cứu đã giúp phát hiện ra các yếu tố cung cấp sự phân tầng tốt hơn cho việc lựa chọn cá nhân hóa phác đồ điều trị. Ví dụ, việc phát hiện ra gen gây ung thư HER2 là một trong những khám phá quan trọng về bệnh ung thư vú. Lợi ích điều trị từ kháng thể đơn dòng chống lại thụ thể HER2 đã cung cấp bằng chứng mạnh mẽ.(24) Tuy nhiên, vẫn còn những bệnh nhân bị ung thư vú mà tế bào u không biểu hiện các “đích ngắm” cho điều trị, cần thiết phát triển liệu pháp bổ trợ cho những trường hợp ung thư vú tam âm đã trở thành một mục tiêu cấp bách nên việc phân loại các ung thư vú ở cấp độ bộ gen giúp phân tầng tiên lượng/tiên đoán đáp ứng điều trị đã trở thành chủ đề của nhiều nghiên cứu hiện nay.
Các phân nhóm phân tử của ung thư vú
Phân loại phân tử của ung thư vú bắt đầu năm 2000 với nghiên cứu được công bố bởi Perou và cs.(2,21) Các tác giả đã xác định được 05 loại phân tử dựa trên biểu hiện của 496 gen bao gồm nhóm Lòng ống A, Lòng ống B, nhóm HER2(+), nhóm Ba âm tính, và nhóm không phân loại/giống vú bình thường. Tuy nhiên, trong những năm gần đây, nhóm không phân loại/giống vú bình thường không còn được công nhận là một loại phân tử của ung thư vú. Các phân nhóm này khác nhau rõ rệt về tiên lượng và phương án điều trị (Hình 3).

Hình 2 Phân nhóm phân tử ung thư vú. A, biểu hiện 540 gen/122 mẫu mô. B, phân nhóm của các khối u thành 05 nhóm. C biểu hiện gen HER2 và các gen đồng biểu hiện. D, Biểu hiện gen của lòng ống B. (E) Biểu hiện gen của nhóm giống đáy. F, Biểu hiện gen của nhóm giống vú bình thường. G, Biểu hiện gen của nhóm lòng ống A.
Nhóm lòng ống
Nhóm lòng ống là nhóm có thụ thể ER(+) và biểu hiện GATA3, có tiên lượng tốt, đáp ứng thuận lợi với liệu pháp nội tiết. Bao gồm lòng ống A và lòng ống B, (Hình 4) lòng ống A có tiên lượng tốt hơn loại lòng ống B. Lòng ống B có biểu hiện gen các tế bào lòng ống tuyến vú ở mức độ trung bình, tỷ lệ tăng sinh tế bào cao hơn và biểu hiện thụ thể progesterone thấp hơn. Lòng ống B có biểu hiện cao hơn của các gen như GCNBI, MK167 và MYBL (5,12,21)

Hình 3. Nhóm lòng ống. A, Mô bệnh học của nhóm lòng ống (H&E×40). B, ER(+)- Nhân tế bào u bắt màu nâu (HMMD×40)
Nhóm HER2 dương tính
Nhóm HER-2(+) là một dạng riêng biệt, có thể có ER(-) hoặc ER(+), thường độ mô học cao và có tiên lượng xấu (Hình 5) (21,29)

Hình 4. Nhóm HER2(+).A. Mô bệnh học nhóm HER2(+). B Tế bào u khuếch đại gen sinh ung HER2 (FISHx100)
Nhóm giống đáy:
Ung thư vú dạng giống đáy có đặc điểm hình thái và dấu ấn sinh học riêng biệt, không biểu hiện ER, PR và HER2 (gọi là ba âm tính). Chúng biểu hiện các Cytokeratins trọng lượng phân tử cao (CK5/6, CK14, CK17), EGFR, P63, E-Cadherin và SMA(9)
Ung thư vú dạng giống đáy là dạng được nghiên cứu nhiều nhất của ung thư vú; tuy nhiên, chưa có định nghĩa nào được quốc tế công nhận(8,29). Các u vú ba âm tính đại diện cho phần lớn nhóm ung thư vú dạng giống đáy, nhưng không phải tất cả các u vú ba âm tính đều biểu hiện kiểu hình gen giống đáy và ngược lại.

Hình 5. Nhóm giống đáy. A, Mô bệnh học nhóm giống đáy. B, hoại tử và đặc điểm mô bệnh học giống dạng đa bào
Cho đến hiện tại, không có liệu pháp nhắm trúng đích cụ thể nào được tìm thấy cho ung thư vú dạng giống đáy, tuy nhiên, một số thử nghiệm lâm sàng đã được thiết kế để tìm ra câu trả lời(23,30). Về mặt hình thái, ung thư vú dạng giống đáy được đặc trưng bởi tỉ lệ phân bào cao, tăng hoạt động tăng sinh, u thường lớn với hoại tử bản đồ trung tâm và bờ không thâm nhiễm, thấm nhập lympho bào với các đặc điểm giống như dạng đa bào (Hình 6)(2,23). Ung thư vú dạng giống đáy thường thấy ở phụ nữ trẻ người Mỹ gốc Phi và những người mang gen BRCA1 đột biến. Loại ung thư vú đặc biệt này thường diễn tiến nhanh, di căn đến phổi và não, phần lớn bệnh nhân tử vong trong vòng 5 năm đầu tiên.
Ung thư vú ba âm tính
Khảo sát biểu hiện gen, không phải tất cả ung thư vú dạng giống đáy đều biểu hiện kiểu hình ba âm tính và ngược lại.(25), 71% ung thư vú ba âm tính là ung thư vú dạng giống đáy và 77% ung thư vú dạng giống đáy là ba âm tính.(2,9). Ung thư vú ba âm tính có tế bào ung thư tăng sinh mạnh nhưng nhờ vậy mà đáp ứng tốt với hóa trị liệu bổ trợ. Ngoài các đặc điểm hình thái học thường gặp là dạng đa bào, các loại mô bệnh học khác có thể có ba âm tính như car. bọc dạng tuyến, car. chuyển sản, car. chế tiết, car. đỉnh tiết.
Ung thư vú ba âm tính thường gặp ở người Mỹ gốc Phi, tỷ lệ tử vong cao. Có đặc điểm nhũ ảnh và siêu âm rất khác nhau, thường là dạng khối nhiều thùy, độ đàn hồi thấp(18,19). Các gen có tỷ lệ đột biến tần số cao như MUC4 và TP53 thường gặp ở cả phụ nữ Mỹ gốc Phi và phụ nữ da trắng, nhưng tín hiệu JAK-Stat chỉ thấy phụ nữ Mỹ gốc Phi và PTEN, mTOR chỉ thấy ở phụ nữ da trắng.(4). Đặc điểm chung giữa ung thư vú dạng giống đáy và ung thư vú ba âm tính là cả hai đều thường có đột biến gen BRCA1 và tiên lượng không thuận lợi.(2,10). Sự khác biệt so với ung thư vú không mang tính gia đình là thường gặp tuổi trẻ hơn, kích thước u lớn hơn, các đặc điểm hình thái giống dạng đa bào, độ mô học và chỉ số phân bào cao, dị bội DNA, pha S cao, thụ thể nội tiết âm tính, tăng loại P53 đột biến sinh dưỡng và bộ dữ liệu gen khác nhau.(4). Các đặc điểm hình thái và dấu ấn sinh học của ung thư vú có đột biến gen có thể dễ dàng nhận ra trong đánh giá mẫu mô bệnh học, cũng như khảo sát các gen đánh giá nguy cơ ung thư vú cho bệnh nhân và người nhà của bệnh nhân, các nhà giải phẫu bệnh giữ một vai trò quan trọng trong việc bắt đầu quá trình tư vấn này.(14,15,19)
Tình trạng hiện tại của việc chọn lựa phương án điều trị thích hợp cho bệnh nhân ung thư vú
Phân nhóm phân tử của ung thư vú và biểu hiện gen là ánh sáng dẫn đường cho lựa chọn phương pháp điều trị phù hợp cho từng cá nhân. Hiện tại, bệnh nhân ung thư vú loại lòng ống sẽ tiếp tục được hưởng lợi từ liệu pháp nội tiết, bệnh nhân có HER2(+), ER/PR bất kỳ, mãn kinh đều nhận được lợi ích từ kháng thể đơn dòng kháng HER2, phối hợp với hóa trị liệu.
Bệnh nhân ung thư vú ba âm tính vì không có “đích ngắm” cho điều trị nên các nghiên cứu gần đây tập trung vào vấn đề lựa chọn phác đồ điều trị hiện đại cho nhóm ung thư vú ba âm tính. Hướng mới là liệu pháp miễn dịch toàn thân và có thể là sử dụng vắc-xin.(13) Dựa trên nền tảng Cancer Genome Atlas, ung thư vú ba âm tính biểu hiện cao mRNA PD-L1, và cũng biểu hiện các mức độ khác nhau của PD-L1, bệnh nhân nào có biểu hiện cao PD-L1 và có tế bào lympho thâm nhiễm khối u nhiều thì thường có kết quả lâm sàng tốt (1,2,27).
Định hướng
Sự hiểu biết ngày càng rõ hơn về phân loại phân tử là yếu tố quan trọng lựa chọn liệu pháp điều trị ung thư vú nên việc tích hợp chẩn đoán phân tử trong bệnh lý ung thư vú sẽ phải được chú trọng mạnh mẽ hơn trong báo cáo kết quả Giải Phẫu bệnh (2,18). Là đối tác trong nghiên cứu khoa học và chăm sóc lâm sàng, các nhà giải phẫu bệnh học được mong đợi là phải hiểu đầy đủ về bệnh học phân tử và quen với những khám phá mới về gen trong kỷ nguyên y học chính xác. Chính điều này đòi hỏi sự thiết lập các công nghệ mới trong các phòng xét nghiệm giải phẫu bệnh nhằm cung cấp các chẩn đoán phân tử thích hợp và cũng là để đào tạo thế hệ bác sĩ giải phẫu bệnh mới. Những tác động này rất cần thiết để tìm ra những lựa chọn điều trị mới.
Tuy nhiên, cần phải nhấn mạnh tầm quan trọng của các thước đo chất lượng trong việc thiết lập các phòng thí nghiệm chẩn đoán phân tử là tối cần thiết, có như vậy thì trước đây hình thái học là tiêu chuẩn vàng thì nay “hình thái bệnh học phân tử” tiếp tục là tiêu chuẩn vàng trong xác định bệnh, quyết định phương án điều trị (2,18).
TÀI LIỆU THAM KHẢO
- AiErken N, Shi HJ, et al. High PD-L1 is closely associated with Tumor Infiltrating Lymphocytes and leads to good clinical outcomes in Chinese triple negative breast cancer patients. Int J Biol Sci. 2017;13:1172-1179
- Allison KH, Ellis E, et al. Breast Tumours. The WHO Classification of Tumours, 5th Edition, Volume 2. 2020
- Caudle AS, Hunt KK, Tucker SL, et al. American College of Surgeons Oncology Group (ACOSOG) Z0011: Impact on surgeon practice patterns. Ann Surg Oncol. 2012;19:3144-3151.
- Chang CS, Kitamura E, Johnson J, et al. Genomic analysis of racial differences in triple negative breast cancer. Genomics. 2019;111:1529-1542.
- Cheang MCU, Chia SK, Voduc D, et al. Ki67 Index, HER2 status, and prognosis of patients with luminal B breast cancer. J Nat Cancer Inst. 2009;101:736-750.
- Dengel LT, Van Zee KH, King TA, et al. Axillary dissection can be avoided in the majority of clinically node-negative patients undergoing breast-conserving therapy. Ann Surg Oncol. 2014;21:22-27.
- Ellis MJ, Perou C. The genomic landscape of breast cancer as a therapeutic roadmap.Cancer Discov.2013;3:27-34.
- Fadare O, Tavassoli FA. Clinical and pathologic aspects of basal-like breast cancers. Nat Clin Pract Oncol. 2007;5:149-159.
- Fulford LG, Easton DF, Reis-Filho JS, et al. Specific morphological features predictive for the basal phenotype in grade 3 invasive ductal carcinoma of breast. Histopathology. 2006;49:22-34.
- Gangi A, Mirocha J, Leong T, Giuliano AE. Triple-negative breast cancer is not associated with increased likelihood of nodal metastases. Ann Surg Oncol. 2014;21:4098-4103.
- Giuiano AE, Gangi A. Sentinel node biopsy and improved patient care. Breast J. 2015;21:27-31.
- Hu Z, Fan C, Oh DS, et al. The molecular portraits of breast tumors are conserved across microarray platforms. BMC Genom. 2006;27(7):96.
- Katz H, Alsharedi M. Immunotherapy in triple-negative breast cancer. Med Oncologist. 2017;35:13.
- Laszlo T, Yen AM-F, et al. Insights from the breast cancer screening trials: how screening affects the natural history of breast cancer and implications for evaluating service screening programs. Breast J. 2015;21:13-20.
- Lynch H, Synder C, Wang SM. Considerations for comprehensive assessment of genetic predisposition in familial breast cancer. Breast J. 2015;21:67-75.
- Masood S. Development of a novel approach for breast cancer prediction and early detection using minimally invasive procedures and molecular analysis: how cytomorphology became a breast cancer risk predictor. Breast J. 2015;21:82-96.
- Masood S. Moving toward appropriateness of breast cancer care: a balanced act to re-define the scope of standard of care. Women’s Health. 2016;12:163-166.
- Masood S. The changing role of pathologists from morphologists to molecular pathologists in the era of precision medicine. Breast J. 2020;26:27–34
- Masood S. The clinical significance of recognizing distinct morphologic and biologic features of hereditary breast cancer. Breast J. 2002;8:69.
- Paik S, Tang G, Shak S, et al. Gene expression and benefit of chemotherapy in women with node-negative, estrogen receptor positive breast cancer. J Clin Oncol. 2006;24:3726-3734.
- Perou C, Sorlei T, Eisen M, et al. Molecular portraits of human breast tumors. Nature. 2000;406:747-752.
- Silverstein MJ, Savalia N, Khan S, Ryan J. Extreme oncoplasty: breast conservation for patients who need mastectomy. Breast J. 2015;2152-2159.
- Siziopikou KP, Cobleigh M. The basal subtype of breast carcinomas may represent the group of breast tumors that could benefit from EGFR-targeted therapies. Breast. 2007;16:104-107.
- Slamon D, Eiermann W, Robert N, et al. Adjuvant trastuzumab in HER2-positive breast cancer. N Engl J Med. 2011;365:1273-1283.
- Sorlie T, Tibshirani R, Parker J, et al. Repeated observation of breast tumor subtypes in independent gene expression data sets. Proc Natl Acad Sci U S A. 2003;100:8418-8423.
- Speigel D, Riba MB. Managing anxiety and depression during treatment. Breast J. 2015;21:97-103.
- Veer LJ, Dai H, Vijver MJ,, et al. Expression profiling predicts outcome in breast cancer. Breast Cancer Res. 2003;5:57-58.
- Veronesi U, Cascinelli N, Mariani L, et al. Twenty-year follow-up of a randomized study comparing breast-conserving surgery with radical mastectomy for early breast cancer. N Engl J Med. 2002;347:1227-1232.
- Wiechmann L, Sampson M, Stempel M, et al. Presenting features of breast cancer differ by molecular subtype. Ann Surg Oncol. 2009;16:2705-2710.
- Yadav BS, Sharma SC, Chanana P, Jhamb S. Systemic treatment strategies for triple-negative breast cancer. World J Clin Oncol. 2014;5:125-133.
Các tin đã đăng
- Chúc mừng Ngày Phụ nữ Việt Nam 20/10(19/10/2022)
- Chương trình tầm soát miễn phí bệnh thần kinh ngoại biên(12/10/2022)
- Chương trình hưởng ứng ngày quốc tế người cao tuổi - “Chăm sóc sức khỏe người cao tuổi hậu Covid–19”(01/10/2022)
- Điểm nhấn nổi bất của khoa Vi Sinh - BVĐHYD TPHCM - Kỹ thuật mới trong cuộc chiến chống kháng kháng sinh (AMR)(28/09/2022)
- [Ngày an toàn người bệnh thế giới 17/9/2022] Sử dụng thuốc an toàn – Không gây hại(17/09/2022)
- Nam sinh viên được cứu nhờ ghép gan từ cha(06/09/2022)

 Loading ...
Loading ...
.png)
.png)
(1).png)




